第36回 Anesthesia Morning Café – Professor’s Wake-Up Bibble-Babble
第22回のAnesthesia Morning Caféで、股関節骨折手術を脊髄くも膜下麻酔(SP)で管理しても、全身麻酔(GA)で管理しても、術後せん妄の発生率には差がないことをご紹介しました。これに関連して、術後の死亡率と歩行の可否についての比較結果をご紹介します。
Neuman MD, Feng R, Carson JL, et al. Spinal anesthesia or general anesthesia for hip surgery in older adults. N Eng J Med 2021; 385: 2025-35
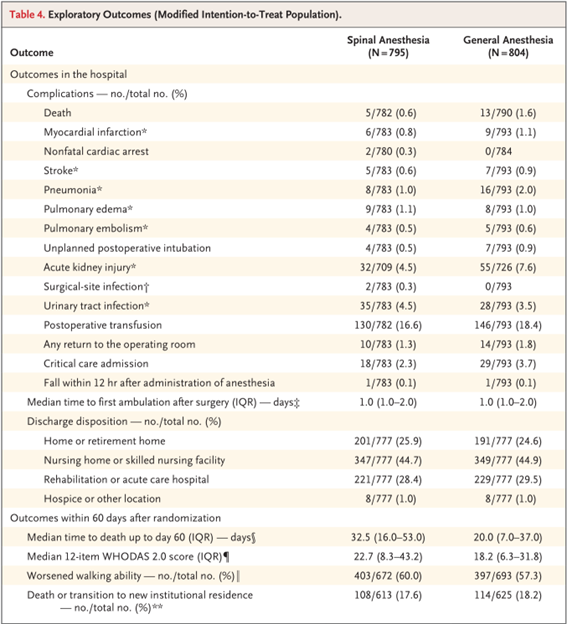
USとカナダの46病院にて、50歳以上の骨折前は歩行できていた股関節骨折患者を、SP(712名)あるいはGA(733名)で麻酔管理し、手術60日後の死亡率と3メートルの自立歩行が不能で歩行器などの補助を要する率を比較したところ、SP群ではそれぞれ3.9%、15.2%、GA群では4.1%、14.4%で麻酔間の差は認められませんでした。せん妄の発生率もSP群で20.5%、GA群で19.7%と差がありません。引用した表を参照していただきたいのですが、その他の合併症の発生率にも差が認められていません。
Vail EA, Feng R, Sieber F, et al. Long-term outcomes with spinal versus general anesthesia for hip fracture surgery: a randomized trial. Anesthesiology 2024; 140: 375–86
先述のトライアルを生かして、次にさらに長期、つまり手術一年後のアウトカムを調査した論文です。結果として1年後の死亡率は、SP群で13.7%、GA群で12.9%と麻酔間の差はありませんでした。先の論文と比較して、当然のことながら60日後死亡率よりは増加していますが、麻酔の影響ではないことがわかります。術後の歩行障害やナーシングホームへの入居率も麻酔間で差が認められていません。これらの結果を総合すると、高齢者の股関節骨折手術術後合併症に関しては、SPとGAどちらを選択しても発症率は同じであり、患者固有のリスクを鑑みて麻酔法を選択すべきと判断されます。今後は末梢神経ブロックによる管理も含めての検討が必要かもしれませんね。
次に、COVID-19患者の股関節骨折手術ではどうでしょう?
Lim MA and Pranata R. Coronavirus disease 2019 (COVID-19) markedly increased mortality in patients with hip fracture – a systematic review and meta-analysis. J Clin Orthop Trauma 2021; 12: 187-93
COVID-19合併股関節骨折患者での検討ですが、論文中に「術後」との記載がないので、周術期を通じて、あるいは手術をしていない患者も含めての死亡率の算出だと思います。結果として、死亡率は36%と異常に高いことがわかっています。原因については推測になりますが、肺炎、ARDS、血液凝固障害やVTE、DIC、サイトカインストーム、敗血症、MOSが関連するものと思われます。この結果からは、少なくとも感染中の患者の股関節手術は避けるべきと判断されます。
COVID-19患者の股関節骨折手術は、SPそれともGA管理?
Nourouzpour N, Jen NTTH, Bailey J, et al. Association between anesthesia technique and death after hip fracture repair for patients with COVID-19. Can J Anesth 2024; 71: 367–77
術前14日以内に陽性となった患者(年齢中央値:82歳)における30日内死亡率の比較です。全体の死亡率は10%で、GAでは10.7%、SPでは6.8%で有意差はありませんでした。感染急性期を避けて手術に臨むことが最も重要なのでしょうが、手術時には患者固有のリスクを鑑みて麻酔法を選択すればいいことも確認できたと思います。


